Ādas vīrusu bandas sliktie zēni: kārpas, venēriskās kondilomas, papilomas, un kontagiozie moluski.
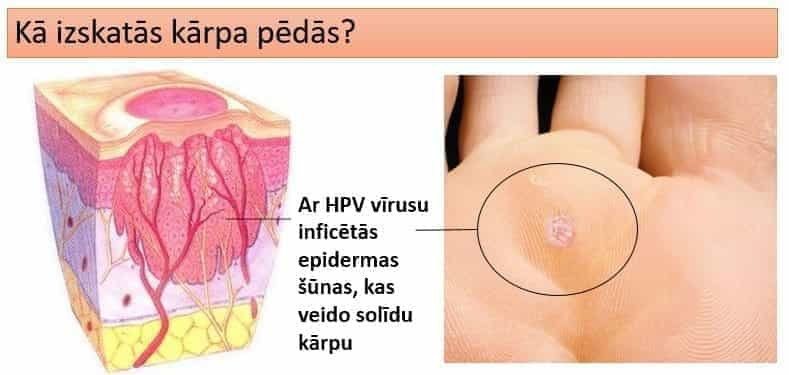
Ādas ārējā slāņa-epitēlija keratinizētā jeb pārragotā virskārta ir izturīga barjera, kas pasargā no ārējās vides kaitīgajiem faktoriem, tostarp infekcijām- baktērijām un vīrusiem, kā arī sēnītēm. Tomēr, dažas infekcijas spēj šo barjeru šķērsot, iekļūstot ādas dziļākos slāņos sīku nobrāzumu vietās (Pox vīrusi-moluski, cilvēka papilomas vīruss jeb HPV, herpes vīruss un tml).
Šoreiz apskatīsim vīrusus, kuri skar ādas virsējo slāni un jādiferencē no citiem ādas jaunveidojumiem un izsitumiem.
Pārsvarā šie vīrusi izraisa lokālu bojājumu un neizplatās tālāk organismā. Epidermā nav asinsvadu un nervu šķiedru, tāpēc inficētas ir tikai epidermas šūnas, kur vīruss paliek ‘’iesprostots’’ un nevar nonākt citos orgānos. Tomēr, lai gan šķietami ikdienišķa infekcija, kārpas, kondilomas u.c., šie veidojumi var norādīt uz vispārēju organisma novājināšanas, kur nepieciešama pastiprināta izmeklēšana imunitātes pavājināšanās iemesla identificēšanai.
Cilvēka papilomas vīruss (no angļ.val Human papillomavirus, saīsinājumā HPV).
Viens no biežāk sastopamajiem ādas un gļotādas vīrusiem bērniem un pusaudžiem. Vīrusam ir vairāk kā 100 veidu un lielākā daļa no tiem cilvēkam slimību neizrasa. Tomēr HPV 1, 5,7, 27, 29 ierosina labdabīgu ādas un gļotādas sabiezēšanu, ko tautā pazīst kā kārpas. Aptuveni 40 tipi ierosina ģenitālās papilomas, ko sauc arī par smailajām kondilomām. Dzīves laikā vidēji 80% sieviešu un vīriešu tiek inficēti ar vismaz 1 ģenitālo HPV tipu seksuāla kontakta laikā.
Inficēšanās notiek ādas- ādas jeb tieša kontakta ceļā. Ādas bojājumi, sīkas plaisiņas un vispārējs imūnās sistēmas nomākums ir labvēlīgi apstākļi, kur vīrusam vairoties.
Ādas vīrusu bandas sliktais zēns #1- Parastā kārpa 
Infekcija var arī neizpausties, bet cilvēks būt tās nēsātājs un inficēt citus. Vidēji kārpas parādās pēc 2-6 mēnešiem pēc inficēšanās. Tās ir ādas krāsā (vai nedaudz tumšākas), var sajust ar tausti, ir izteikts sabiezējums un pārmērīgs virsējo šūnu slāņu pārragojums, kas skar roku un kāju pirkstus, tuvāk nagiem, nereti arī plaukstas.
Per se kārpas simptomus neizraisa, neniez. Cilvēkam var izraisīt emocionālu diskomfortu, kā arī atkarībā no lokalizācijas- piemēram uz pēdām- kairinājuma un spiediena sajūtu.
Kārpu inficēšanās riska faktori
- Vecums – biežāk bērniem
- Epitēlija barjeras bojājums
- Regulāra ādas macerācija (peldētāji publiskajos peldbaseinos)
- Atopiskais dermatīts
- Nagu graušana
- Novājināta imunitāte (piem.HIV infekcija, tuberkuloze un/vai imunosupresīvie medikamenti)
Kārpu ārstēšanas iespējas
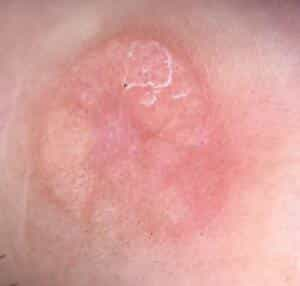
Tikai ārsts specializējies dermatoloģijā varēs objektīvi izvērtēt, vai jaunveidojums ir kārpa vai kas cits (ādas bazālo šūnu karcinoma, amelanotiska melanoma?) un attiecīgi piemērot ārstēšanu, kas dažādiem jaunveidojumiem ir krasi atšķirīga.
2/3 kārpu noiet pašas 2 gadu laikā bez speciālas ārstēšanas. Jāatceras, ka pat ārstējot vīrusa ‘’lipīgums’’ ārstēšanas arī laikā nesamazinās. Ir pieejamas arī dažādas tautas metodes, bet tām vairāk raksturīgs placebo efekts, kas nereti arī palīdz!
Medikamentozas terapijas iespējas kārpu ārstēšanā.
Terapijas princips – medikamenti neiedarbojas tieši uz pašu kārpas vīrusu, bet pasargā veselos audus no inficēšanās, aktivējot imūno sistēmu cīņā pret vīrusu!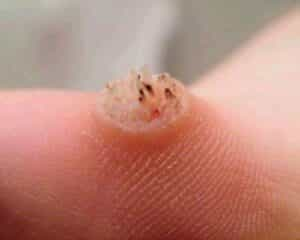
- 17% salicilskābe ir pirmās izvēles līdzeklis, sevišķi biezām un multiplām kārpām. Tas ir drošs bērniem un rezultāts redzams 3-12 ned.laikā. Pirms gulētiešanas kārpas jāizmērcē siltā ūdenī 5 min, tad viegli apstrādā ar pumeksu vai speciālu vīlīti, lai piekļūtu inficētajām šūnām un uzklāj ziedi. Pārlieka kārpas abrāzija var veicināt vīrusa izplatīšanos veselos audos!
- 40% salicilskābes plāksteri (Mediplast) pieejami lielākām un biezākām kārpām. Plāksteri atstāj uz 48h, pēc noņemšanas samazinoties līdz naga līmenim, to viegli apstrādā ar pumeks.
- Retinoīdi– A vitamīna atvasinājumi-keratolītiska darbība, kā arī kairinošās reakcija, kuras rezultātā kārpas virsma tiek uzirdināta un vīruss tiek nomākts, praksē vairs netiek plaši izmantoti;
- Sudraba savienojumi– 10% argentum nitricum;
- Solcoderman, solcoderm– efektīvs līdzeklis plantāro kārpu terapijā. Satur slāpekļskābi, etiķskābi, pienskābi. Ķīmisko vielu kombinācija izraisa kārpas audu mumifikāciju un rada labu terapeitisko efektu. Preparāts jālieto vienu vai vairākas reizes ar desmit dienu intervālu, pirms atkārtotas procedūras jānotīra kārpas virsma (mumificējušās masas). Procedūra nav sāpīga un labi pielietojama kārpu ārstēšanai bērniem.
- 5% Imikvimoda krēms– biežāk izmanto anoģenitālo, nereti arī parasto kārpu ārstēšanā.
- Candida antigēna injekcijas– 60% efektivitāte recidivējošām kārpām pacientiem ar pozitīvu ādas antigen pre-testu.
- Fotodinamiskā terapija ar aminolevulīnskābi + salicilskābi
- 0,7% kantaridīns- ķīmiska viela, kas dabā atrodama daudzos vaboļu sugas Meloidae pārstāvjos un rada bojājumu epidermas un dermas savienojuma vietā, bet nerada rētas. Lieto kombinācijā ar citām ķīmiskām vielām (5% podofilīnu, 30% salicilskābi). Metode efektīva pēdas kārpu ārstēšanai.
- Kontakta imunoterapija ar dinitrohlorbenzēnu, kvadrātskābes dibutilesteri un difenilciklopropenonu- sensitizē kārpu, izsaucot imūnās sistēmas atbildi
Ķirurģiskas terapijas iespējas kārpu ārstēšanā.
- Krioterapija (tautā sauktā “piesaldēšana”) – pieejamas vairākas metodes- visbiežāk ar šķidro slāpekli, CO2 sniegu, Wartner -57°C dimetilētera un propāna kriogēns maisījumu. Aptiekā pieejami arī ķīmiskie kriogēni pildspalvu un zīmuļu aplikācijās, tomēr tie nav tik ‘’auksti’’ un efektīvi kā šķidrais slāpeklis. Pēc procedūras novēro lokālu apsārtumu, kas var progresēt asiņojošās čūlās. Pēc procedūras veidojas apsārtums, lokāla tūska, bulla un/vai hemorāģija. Sadzīst aptuveni divu līdz trīs nedēļu laikā. Ārstēšanas ilgums variē no viena līdz vairākiem seansiem.
- Elektrokoagulācija -šī metode līdzīgi kridestrukcijai ir sāpīgas; pirms tām nepieciešama vietējā anestēzija.
- Lāzerterapija – izvēles terapija lielizmēra parasto kārpu, kā arī rezistentu kārpu gadījumā. Lāzerterapijā bieži tiek izmantots pulsējošais krāsvielu lāzers vai ogļskābās gāzes (CO2) lāzers, kuri darbojas selektīvi. Pulsējošie krāsvielu lāzeri darbojas mazāk agresīvi, un ārstētie audi biežāk sadzīst bez rētām. Abu lāzeru procedūras var būt sāpīgas un ir dārgas, pastāv arī rētaudu veidošanās risks. Strādājot ar ogļskābās gāzes lāzeru, nepieciešama vietējā anestēzija, bet pulsējošam krāsvielu lāzeram nepieciešama sedatīvu līdzekļu lietošana. Veiksmīgai ārstēšanai var būt nepieciešamas no 1 līdz 4 procedūrām.
- Fotodinamiskā terapija – kārpu terapijā FDT veiksmīgi var tikt lietota pēdu kārpu ārstēšanā, jo ir nesāpīga, salīdzinot ar citām metodēm, kā arī rezistento kārpu gadījumā.
Ādas vīrusu bandas sliktais zēns #2- Venēriskā kārpa
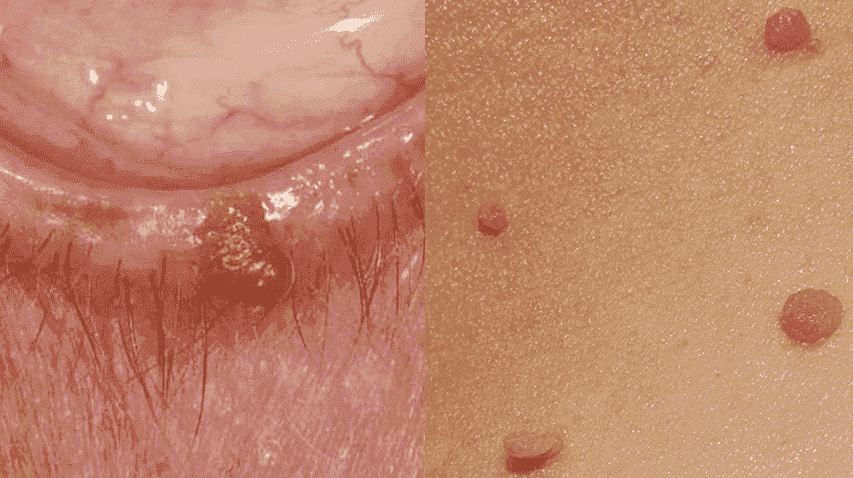
Sauktas arī par venērisko kondilomatozi un smailajām kondilomām – tātad seksuāli transmisīva slimība (STI), ir HPV grupa, kuru iedala ‘’augsta riska’’ tipos- HPV-16,18 (pieejama arī vakcīna), kas spēj ierosināt dzemdes kakla vēzi vai citus vagīnas, vulvas un anālos vēžus un ‘’zema riska’’ tipi HPV-6,11, kas izraisa 95% gadījumu ģenitālās, perianālās zonas infekciju-ģenitālās kondilomas, retāk tiek konstatēts uz mutes dobuma, urīnpūšļa gļotādas. 6.tips (a,b,c,d,e) izceļas ar gigantiskajām kondilomām Buschke-Loewenstein un cervikālo displāziju.
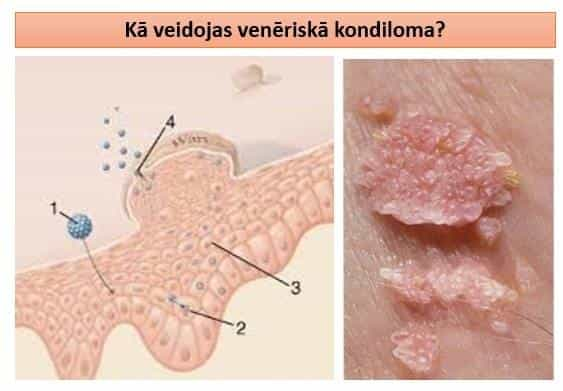
Inficēšanās notiek seksuāla kontakta ceļā, bet tā var tikt nodota jaundzimušajam dzemdību laikā. Anoģenitālo kondilomu transmisijas risks ir ap 60% un liela nozīme ir ‘’veselā’’ partnera imūnās sistēmas stāvoklim. Vīrusa daudzums ir tieši saistīts ar ādas un gļotādas imunitātes stāvokli- jo spēcīgāka imunitāte, jo mazāk vīrusu. Pazeminoties lokālai imunitātei un noteiktam daudzumam vīrusu uzkrājoties ādā- parādās simptomi.
Kondilomu klīniskās izpausmes ir ļoti dažādas. 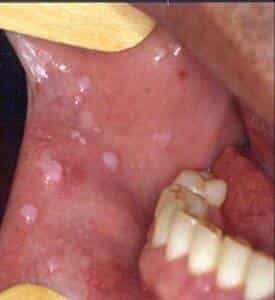 Tās parādās vidēji pēc 3-6 (12) mēnešiem no inficēšanās brīža. Agrīnā stadijā tām nav tipiskā puķkāposta forma un izskats, tās var būt līdzīgas parastām kārpām un ‘’paslēpušās’’ sievietēm starpenes gļotādā vai apmatojumā.
Tās parādās vidēji pēc 3-6 (12) mēnešiem no inficēšanās brīža. Agrīnā stadijā tām nav tipiskā puķkāposta forma un izskats, tās var būt līdzīgas parastām kārpām un ‘’paslēpušās’’ sievietēm starpenes gļotādā vai apmatojumā.
Simptomi
- Kondilomas izskatās kā nelieli ādas pacēlumi, var būt gan plakani, gan ‘’uz kājiņas’’ un atgādina puķkāpostu, āda ap veidojumiem nav skarta;
- Visbiežāk skar ārējos dzimumorgānus, starpenes ādu, anālo rajonu un cirkšņus;
- To izmērs variē no < 1 mm līdz vairākiem cm diametrā vairākām kondilomām saplūstot kopā;
- Visbiežāk pacienti sūdzas par kondilomu neglīto izskatu, kas psiholoģiski rada diskomfortu, niezi un izdalījumiem no dzimumceļiem;
- Reti, asiņošana vai urīnizvadkanāla nosprostojums, ja kondiloma nosprosto urīnizvadkanāla atveri, kā arī sāpes urinācijas laikā;
- Iespējams, citas seksuāli transmisīvās infekcijas vēsturē.
Vīriešiem ģenitālās kondilomas var būt gan iekšpusē- urīnizvadkanālā, gan ārpusē uz dzimumorgāniem- dzimumlocekļa, sēkliniekiem un anālās atveres rajonā. Neapgraizītiem vīriešiem kondilomas uz priekšādiņas var būt mīkstas, piepaceltas un atgādināt mazas pumpiņas. Jau cietākas un vairākiem pirkstveida izaugumiem kondilomas parasti lokalizējas ap anālo atveri. Citās vietās kondilomas atgādina puķkāpostu, ādas krāsā vai nedaudz tumšākas, tās var būt arī plakanas ‘’paslēpušās’’dzimumapmatojumā.
Sievietēm kondilomas biežāk parādās dzimumorgānu ‘’mitrajās’’ vietās- uz mazajām kaunuma lūpām un vagīnas iekšpusē- kanālā, uz dzemdes kakla, ap anālo atveri. Lielākā daļa kondilomu ir asimptomātiskas, taču iespējama asiņošana, nieze un vagināli izdalījumi pēc seksa. 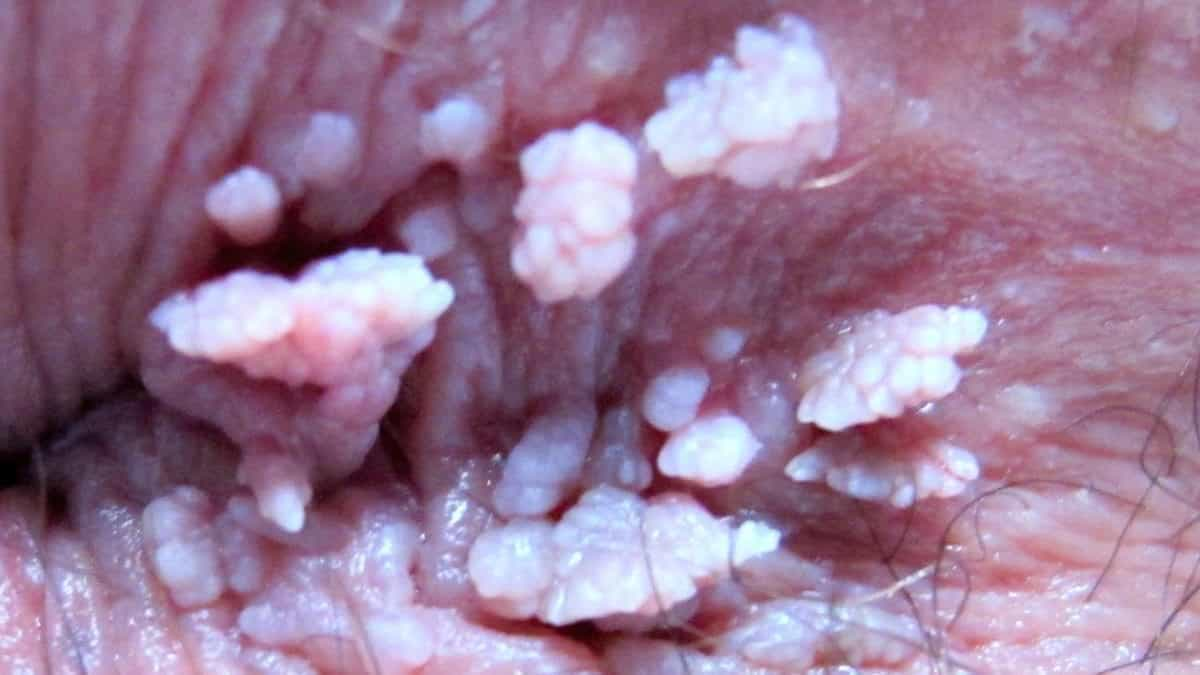
Svarīgi pārbaudīties arī uz citām seksuāli transmisīvām infekcijām – ieskaitot partneri un izslēgt iespējamu grūtniecību.
Riska faktori
- seksuālā uzvedība (agri uzsākta dzimumdzīve, bieža partneru maiņa, barjerveida kontracepcijas neizmantošana);
- partneri, kuriem bijis kontakts ar sievieti-HPV nēsātāju, kas slima ar dzemdes kakla vēzi;
- dzimumceļā nododamās saslimšanas (hlamidioze, gonoreja, herpes trihomonoze, piena sēnīte, u.c.);
- iekšējie faktori (avitaminoze, imunitātes pazemināšanās, stresi);
- maksts normālās mikrofloras izmaiņas;
- grūtniecība.
Ārstēšana
Kondilomu terapija ir mērķēta uz pēc iespējas vairāk redzamo veidojumu iznīcināšanu līdz paša cilvēka imūnā sistēma var ierobežot vīrusa vairošanos jeb – kondilomas vairs neparādās.
Tāpat kā parastajām kārpām iespējama gan medikamentoza, gan ķirurģiska, lāzer un krioterapija. Ieteicamo ārstēšanu izvērtē individuāli, ņemot vērā iepriekšējās terapijas, seksuālo uzvedību, imunitātes stāvokli un pacienta vēlmi sadarboties. HIV inficētajiem terapijai parasti izmantojamas vairākas metodes, jo kondilomas grūtāk pakļaujas standartterapijai. Visbiežāk sākam ar medikamentiem- lokāliem krēmiem, smērēm, ja kondilomas nav lielas, nav novērota iepriekšēja ārstēšanas rezistence un drīzumā plānotas dzemdības. HPV epitēlijā saglabājas arī pēc kondilomu noņemšanas vai pazušanas pēc medikamentu lietošanas, tāpēc svarīga ir imunitātes stiprināšana un dabiska vīrusa eliminācija.
- antimitotiskie līdzekļi– aptur šūnas ciklu mitozē, izsaucot proliferējošo šūnu bojāeju- podofilīns
- antineoplastiskie līdzekļi– 5-ftorouracils
- sausinošie – trihloretiķskābe
- imūnmodulatori– imikvimods, interferons α2b, cimetidīns
Kad medikamenti nelīdz, talkā var nākt ķirurģiska ārstēšana. Iespējas ir vairākas- lokāla ekscīzija jeb izgriešana, lāzerterapija, krioterapija un elektroķirurģiska ekscīzija, kur recidīvi vērojami vien 5-20% gadījumu.
- izgriešana- lokālā (1% xylocaine) vai vispārējā (?) anestēzijā smagos gadījumos, kad kondilomas ir ļoti lielas un nepadodas citai ārstēšanai.
- oglekļdioksīda vai neodīma lāzerterapija– nepieciešamības gadījumā, atsāpinot ar EMLA krēmu.
- krioterapija-izmantojot šķidro slāpekli, slāpekļa oksīdu un oglekļa dioksīdu labi noņem mazas kondilomas, efekts 63-88% 3 mēnešu laikā pēc procedūras, lokāls apsārtums un kairinājums, pūslīši sadzīst pēc 1-2 nedēļām.
Viennozīmīgu apvērsumu HPV infekcijas apkarošanai deva nacionālā HPV vakcinācijas programma, kas rekomendē vakcinēt visas meitenes vecumā no 12-26 gadiem ar mērķi pasargāt no HPV onkoloģiskajiem tipiem. Pieejamas 2 veida vakcīnas: bivalentā Cervarix® satur HPV-16 un 18 tipu un Gardasil®- kvadrivalentā vakcīna, kas pasargā no HPV-16, 18, 6, 11 tipa.
Ādas vīrusu bandas sliktais zēns #3- Papiloma
Labdabīgs epidermāls audzējs, kura viens no galvenajiem izraisītājiem atkal ir ādas infekcija – cilvēka papilomvīruss (HPV).
Papiloma atgādina zirnīti, kas novietots uz maza kātiņa (veido papillu). Nosaukums papiloma bieži vien tiek lietots bez konteksta, lai apzīmētu ādas krāsas papilamatozus pacēlumus kakla – dekoltē apvidū un ap acs plakstiņiem, kas atkal ir vīrusu dabas veidojumi.
Ārstēšanas princips galvenokārt ir mehāniska veidojumu likvidēšana ar kriodestrukcijas metodi vai lāzeriekārtām, lai apturētu tālāku vīrusu izplatīšanos audos. Tomēr ir daudz iemeslu papilamatozei, kuram īsti skaidra iemesla joprojām neeksistē.
Ādas vīrusu bandas sliktais zēns #4 – Kontagiozais molusks
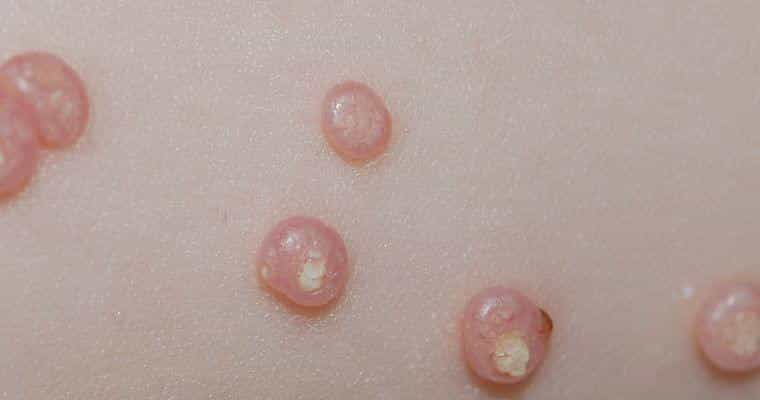
Kontagiozais molusks (Molluscum contagiosum) ir virāla infekcija ar tipisku gludu, kupolveida, opalescējošu papulu veidošanos un apkārtējās ādas iekaisumu- apsārtumu un lobīšanos (molluscum dermatīts). Vīruss ir nepatīkams ilglaicīgās norises dēļ- tas var ‘’dzīvot’’ ādā no mēnešiem līdz pat gadiem.
Kā pirmā riska grupa noteikti minama cilvēki ar imūnās sistēmas traucējumiem, tai skaitā atopiskā dermatīta pacienti- kuriem slimība noris smagāk un ilgāk.
Transmisija iespējama tieša kontakta ceļā caur ādu vai gļotādu, pieaugušie visbiežāk inficējas seksuālā kontakta laikā. Zemāka, bet teorētiski iespējama ir inficēšanas izmantojot slima cilvēka dvieļus, publiskajos peldbaseinos un turku pirtīs. Nesen izteiktas aizdomas par vertikālo transmisiju no mātes jaundzimušajam dzemdību laikā.
Klīniskās pazīmes
- Kopš inficēšanās brīža līdz pirmajām pazīmēm var paiet no 2 nedēļām līdz 6 mēnešiem.
- Bojājumam raksturīgas mazas, rozā, puslodes formas izsitumi, kas var sasniegt līdz pat 3 cm diametrā (‘’gigantiskais molusks’’).
- Bieži centrā var būt nabveidīgs ievilkums, iekšā pildīts ar bālganu masu, kas pievienojoties sekundārai infekcijai, var iekaist un atgādināt augoni.
- Izsitumi lokalizējas grupveidā un visbiežāk skar seju, kaklu, krūtis, paduses, delnu virspuses, apakšdelmus, kaunumlūpas, ārējos dzimumorgānus, cirkšņus.
- Pieaugušajiem, inficējoties dzimumkontakta laikā, izsitumi lokalizējas starpenē un uz ārējiem dzimumorgāniem.
- HIV inficētajiem, izsitumi skar sejas ādu un skujoties, infekcija tiek izplatīta tālāk, kā arī izsitumi ir lielāki un nepadodas standarta terapijai.
Komplikācijas
- Lai arī daļa pacientu klīnisko pazīmju nav, nieze var būt nepatīkama komplikācija izsitumiem, īpaši cilvēkiem ar atopisko dermatītu.
- Ja skarti acu plakstiņi, iespējama hroniska konjunktivīta vai keratīta pievienošanās.
- Kā iepriekšminētajām kārpām, arī moluska izsitumiem, tos kasot un knibinot, var pievienoties sekundāra infekcija ar strutu kolekciju.
Ārstēšana
- Izsitumi var noiet bez ārstēšanas ilgā laika periodā (mēneši līdz gadi). Visbiežāk cilvēki dermatologa palīdzību meklē pēc vidēji 1-2 mēnešiem.
- HIV pozitīviem (un diagnosticētiem) pacientiem, Molusku pievienošanās parasti liecina par HIV saasinājumu ar augstāku vīrusa slodzi asinīs un CD4+ T limfocītu samazināšanos.
- Veseliem cilvēkiem bez imūnās sistēmas traucējumiem, ārstēšanu nozīmē individuāli un tā parasti norit bez sarežģījumiem.
- Izvēlei pieejami gan topiski-lokālie krēmi, gan veidojumu noņemšana.
- Lokālai terapijai biežāk izmantotie medikamenti:
| Lokālie medikamenti | Brīdinājumi un piesardzība |
| 0,7% / 0,9% katharidīns | Reti izsauc čūlošanu un rētošanos |
| 10-25% podofilīna sveķi- 0,3-0,5% krēms | Reti izsauc čūlošanu un rētošanos |
| 5% imikvomida krēms | Aplikācija var būt sāpīga, iespējama rētošanās |
| Topiskie retionīdi | Lokāls kairinājums |
| Sudraba nitrate ziede | Lokāls kairinājums |
| 25-35% trihloretiķskābe | Reti izsauc čūlošanu un rētošanos |
| 1%/3% cidofovir | Dārgs |
| Sistēmiskie medikamenti | |
| 40mg/kg/ dienā cimetidīns | Rekomendējams imunkompromitētiem, dārgs |
| Cidofovir p/o | Rekomendējams imunkompromitētiem |
| Interferons α s/c |
Pieejama arī kirotāža un krioterapija, tomēr abas metodes ir sāpīgas un tās jāatkārto līdz izsitumi ir noņemti pavisam un neatkārtojas. Topisko anestētiķu izmantošana var mazināt sāpes procedūras laikā, tomēr pacienti parasti izvēlas topisko katharidīna ziedi kā efektīvāko un nesāpīgāko līdzekli cīņai pret izsitumiem.
2009. gadā Cochrane Database veiktā MC terapijas analīze secināja, ka nav viena konkrēta līdzekļa efektīvai vīrusa ārstēšanai, tāpēc tā individuāli nozīmējama katram pacientam, balstoties uz ārsta iepriekšējo pieredzi un pacienta īpašībām.
Profilakse
- Imunitāte pret šo vīrusu ir īslaicīga, un cilvēks var inficēties atkārtoti.
- Personiskās un sabiedriskās higiēnas ievērošana.
- Ir jāatceras, ka starp pieaugušajiem šo slimību bieži konstatē HIV inficētajiem. Tādēļ vēlams papildus veikt HIV testu.
Izmantotā literatūra
- Chin-Hong PV, Palefsky JM. Chapter 15. External Genital Warts. In: Klausner JD, Hook EW, III. eds. CURRENT Diagnosis & Treatment of Sexually Transmitted Diseases. New York, NY: McGraw-Hill; 2007.
- Androphy EJ, Kirnbauer R. Chapter 196. Human Papilloma Virus Infections. In: Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K. eds. Fitzpatrick’s Dermatology in General Medicine, 8e. New York, NY: McGraw-Hill; 2012.
- Chapter 131. Common Warts. In: Usatine RP, Smith MA, Chumley HS, Mayeaux EJ, Jr.. eds. The Color Atlas of Family Medicine, 2e. New York, NY: McGraw-Hill; 201
- https://www.doctus.lv/2009/5/jaunakas-tendences-karpu-lokalaja-terapija
- https://www.cdc.gov/poxvirus/molluscum-contagiosum/risk.html
- https://www.revdi.lv/lat/zabolevanija/papiloma/
- Piggott C, Friedlander S, Tom W (2012). Chapter 195. Poxvirus Infections. In Goldsmith L.A., Katz S.I., Gilchrest B.A., Paller A.S., Leffell D.J., Wolff K (Eds), Fitzpatrick’s Dermatology in General Medicine, 8e
- https://www.emedicinehealth.com/genital_warts/page10_em.htm#follow-up
- https://www.csh.org.tw/dr.tcj/educartion/f/web/Condyloma%20acuminata/index.htm
- https://www.doctus.lv/2009/5/jaunakas-tendences-karpu-lokalaja-terapija